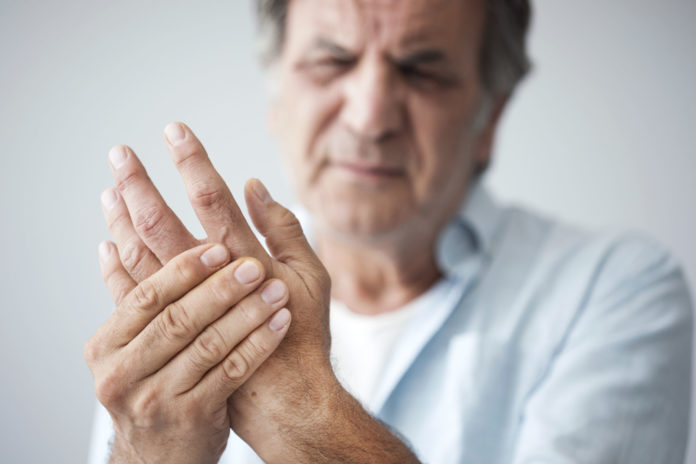
Un Français sur cinq souffre de douleur chronique. La souffrance constitue le premier motif de consultation chez le médecin généraliste et dans les services d’urgences. Elle a des répercussions majeures sur la vie personnelle, familiale et professionnelle du patient. Où en est-on aujourd’hui en France ?
Les structures de prise en charge de la douleur chronique sont fragiles
En France, nous bénéficions d’un réseau de prise en charge original. En effet, il existe 243 structures pour les patients souffrant de douleur chronique, c’est-à-dire lorsque celle-ci dure depuis plusieurs mois ou résiste aux différents traitements proposés par les médecins généralistes. Elles accueillent chaque année 400 000 patients. L’organisation est nécessairement pluri-professionnelle et pluridisciplinaire, associant au minimum un médecin, une infirmière et un psychologue, avec une formation spécifique. Ces structures bénéficient d’une labellisation. Il y en existe aussi pour les enfants ou pour la prise en charge des douleurs liées au cancer. Mais ces lieux sont fragiles car financés en grande partie par des dotations de type Mission d’intérêt général (Mig) dont le montant total reste inchangé depuis des années.
« La pérennité de ce financement n’est nullement garantie et le personnel qui travaille dans ces structures partage souvent son temps avec une autre activité telle que l’anesthésie », commente la Société française d’études et de traitement de la douleur (Sfedt). D’autre part, ces structures sont bien moins rémunératrices qu’une activité de chirurgie par exemple, le temps passé auprès des patients n’étant pas compté.
Crise des opioïdes : les Etats-Unis ne sont pas la France
En 2008, les overdoses par antalgiques opioïdes étaient responsables de près de 15 000 décès aux Etats-Unis. En 2017, le nombre a dépassé les 60 000. La prescription d’opioïdes conduisant à des overdoses est actuellement la première cause de mort accidentelle aux Etats-Unis, devant les accidents d’automobiles, tuant plus de personnes que l’héroïne et la cocaïne réunies.
En France, nous sommes loin de cette situation. Même si les chiffres démontrent une forte augmentation de la consommation de codéine, de Tramadol et de poudre d’opium depuis plusieurs années, les opioïdes forts augmentent plus faiblement. La morbidité et la mortalité n’atteignent pas les chiffres de l’Amérique du Nord qui consomme 80 % des opioïdes mondiaux. La vigilance s’impose tout de même. « L’éducation des utilisateurs mais aussi des prescripteurs est incontournable. Il est nécessaire d’identifier les patients à risques, consommateurs d’opiacés au long cours, explique la Sfedt. Les opiacés doivent toujours être utilisés à bon escient pour soulager des douleurs modérées à sévères. Il est toutefois indispensable de tracer les prescriptions et d’identifier les situations à risques pour l’usage et le mésusage de médicaments à risques d’addiction. »
Bientôt le cannabis thérapeutique
Les patients
qui sont réticents aux autres traitements pourront dans un cadre précis,
bénéficier du cannabis thérapeutique. Sans doute en 2021. Une prescription
délivrée uniquement par des médecins spécialistes de la douleur ou des
cancérologues qui vont recevoir une formation spécifique. Ces traitements
seront donné soit en milieu hospitalier, soit dans les centres de la douleur.
L’Agence nationale de sécurité du médicament et des produits de santé a retenu
les indications suivantes :
• douleurs neuropathiques réfractaires aux thérapies (médicamenteuses ou non)
accessibles ;
• certaines formes d’épilepsie sévères et pharmaco-résistantes ;
• soins de support en oncologie ;
• situations palliatives ;
• spasticité douloureuse de la sclérose en plaques ou des autres pathologies du
système nerveux central.
Ces patients seront remboursés par la Sécurité sociale.

























![[PODCAST] Reportage à La Canopée, un lieu de vie pour accueillir les personnes en situation de handicap En podcast, notre reportage sur la Canopée, maison d'accueil spécialisée dans le handicap © DR](https://www.vivamagazine.fr/wp-content/uploads/2023/09/La-canopee-1-218x150.png)
![[PODCAST] Reportage dans le Gynécobus, un cabinet gynécologique sur roues Reportage en podcast dans le Gynécobus @ DR](https://www.vivamagazine.fr/wp-content/uploads/2023/09/Le-gynecobus-1-218x150.png)
![[PODCAST] Reportage à Nightline, une permanence téléphonique pour soulager la jeunesse Nightline, un service d'écoute fait par et pour les étudiants. A Paris, juin 2023 © Magali Delporte](https://www.vivamagazine.fr/wp-content/uploads/2023/09/Nightline-1-218x150.png)
![[PODCAST] Don du sang : le parcours de la poche Reportage à la maison du don du sang de Lille © Franck CRUSIAUX](https://www.vivamagazine.fr/wp-content/uploads/2023/06/DON-DU-SANG-REPORTAGE-maison-du-don-1-218x150.jpg)